Cellulitis to powszechna infekcja bakteryjna głębszych warstw skóry, w szczególności skóry właściwej i tkanki podskórnej. Oprócz zaczerwienienia skóry, obrzęku i ciepła, które często szybko się rozprzestrzeniają, osoba może również odczuwać gorączkę i/lub dreszcze, zwłaszcza jeśli infekcja jest ciężka. Każda przerwa w skórze może narazić Cię na tę infekcję. I chociaż często skutecznie leczy się antybiotykami, niektóre przypadki mogą zagrażać życiu.
:max_bytes(150000):strip_icc()/cellulitis-information-1069431_v2-01-a2b55d9816ae4204bba2f13eff629133.png)
Objawy zapalenia tkanki łącznej
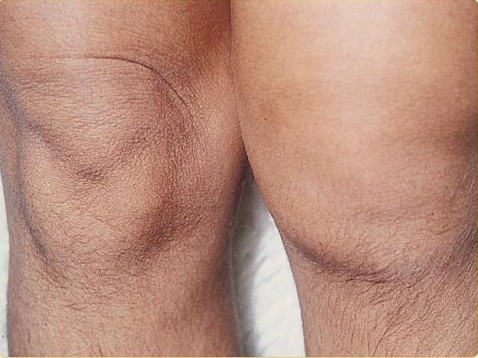
Cellulitis powoduje, że Twoja skóra jest czerwona, opuchnięta, delikatna i ciepła w dotyku. Ponadto czasami tekstura zakażonej skóry będzie opisywana jako wygląd „bruku”.
Czerwone smugi promieniujące z okolicy i obrzęk węzłów chłonnych są również częstymi cechami cellulitu. Mogą również występować gorączka, dreszcze i/lub zmęczenie, zwłaszcza jeśli infekcja jest ciężka.
Lokalizacja
U dzieci cellulitis zwykle pojawia się na twarzy i szyi, podczas gdy dorośli najczęściej mają cellulit na rękach lub nogach.
Powoduje
Cellulitis jest prawie zawsze spowodowany infekcją bakteryjną.Bakterie mogą przedostać się do organizmu przez pęknięcia skóry, takie jak skaleczenie, zadrapanie, wrzód, ugryzienie pająka, tatuaż lub rana chirurgiczna. Choroby skóry, takie jak egzema, grzybica lub bardzo sucha skóra, mogą również prowadzić do pęknięć skóry, które stanowią otwór dla bakterii.
U dorosłych i dzieci cellulitis jest najczęściej powodowany przez bakterie Streptococcus i Staphylococcus aureus.Inny rodzaj bakterii, Haemophilus influenzae typu B, może powodować zapalenie tkanki łącznej u dzieci w wieku poniżej 3 lat, ale stało się to mniej powszechne, ponieważ szczepienia przeciwko tej bakterii stały się rutyną.
Ukąszenia zwierząt, na przykład psa lub kota, mogą prowadzić do zakażenia Pasteurella multocida. Ukąszenia psów rzadko mogą powodować zakażenie Capnocytophaga, które może być śmiertelne u osób z alkoholizmem, bez śledziony lub z chorobą wątroby.
Wystawienie rany na działanie ciepłej słonej wody może prowadzić do cellulitu wywołanego przez Vibrio vulnificus. Chociaż zapalenie tkanki łącznej jest na ogół łagodne, u osób wysokiego ryzyka – osób z problemami z wątrobą, alkoholem lub przewlekłą chorobą, taką jak cukrzyca – infekcja może szybko się rozprzestrzeniać i zagrażać życiu.
Należy pamiętać, że cellulit może rozwinąć się również na skórze, która wygląda na zupełnie normalną. Na przykład na obszarach, w których doszło do uszkodzenia naczyń krwionośnych lub limfatycznych, mogą rozwinąć się powtarzające się infekcje.
Może to być spowodowane dowolną liczbą czynników, w tym:
- Wcześniejsza infekcja cellulitu
- Chirurgiczne usunięcie węzłów chłonnych, które może prowadzić do obrzęku limfatycznego
- Usunięcie żył do przeszczepów żylnych w innym miejscu ciała
- Wcześniejsza lub bieżąca radioterapia danego obszaru
Inne czynniki, które zwiększają szansę osoby na rozwój cellulitu obejmują:
- Nadwaga lub otyłość
- Rosnący wiek
- Cukrzyca, HIV lub AIDS
- Przyjmowanie leków hamujących układ odpornościowy (np. kortykosteroidów lub chemioterapii)
- Obrzęk nóg spowodowany niewydolnością żylną, zastoinową niewydolnością serca lub chorobą wątroby/nerek
Diagnoza
Cellulitis jest zwykle diagnozowany na podstawie jego wyglądu. Czasami pracownicy służby zdrowia sprawdzają morfologię krwi danej osoby, aby sprawdzić, czy liczba białych krwinek jest podwyższona (co oznacza, że układ odpornościowy walczy z infekcją). To powiedziawszy, podwyższona liczba białych krwinek może nie wystąpić we wczesnych stadiach infekcji.
U osób bardzo chorych można wykonać posiew krwi, aby sprawdzić, czy bakteria rozprzestrzeniła się do krwiobiegu. Niestety kultury są pozytywne tylko w mniej niż 10 procentach przypadków, co utrudnia ostateczną diagnozę.
Rzadziej pracownik służby zdrowia może zdecydować się na wykonanie aspiracji, która polega na wstrzyknięciu sterylnego płynu do zakażonej tkanki, po czym pobiera się płyny w nadziei na wychwycenie niektórych bakterii. Odbywa się to zwykle tylko w skrajnych przypadkach, ponieważ aspiracje mogą dać niejednoznaczne wyniki.
Rzadziej również, jeśli diagnoza jest niepewna i/lub aby wykluczyć diagnozy mogące naśladować zapalenie tkanki łącznej, można wykonać posiew z biopsji skóry — podczas którego niewielka próbka dotkniętej chorobą skóry jest usuwana i umieszczana na szalce Petriego w celu sprawdzenia, czy bakterie rosną. , jak reakcja na lek lub zapalenie naczyń.
Wreszcie badania obrazowe, takie jak obrazowanie ultradźwiękowe lub rezonans magnetyczny (MRI), mogą być stosowane do odróżnienia zapalenia tkanki łącznej od innej diagnozy, takiej jak zakrzepica żył głębokich (DVT) lub zapalenie kości i szpiku (infekcja kości).
Leczenie
Cellulitis leczy się antybiotykami, które są lekami wymierzonymi w bakterie. Większość infekcji cellulitu wymaga 10-dniowego kursu doustnego antybiotyku, chociaż dokładny czas trwania ostatecznie będzie zależał od ciężkości infekcji.
Większość osób zauważy poprawę objawów w ciągu 24 do 48 godzin od rozpoczęcia antybiotyku.
Śledzenie infekcji
Czasami może być trudno stwierdzić, czy stan Twojego cellulitu się poprawia, czy pogarsza. Pomocne może być narysowanie linii wokół czerwonego zainfekowanego obszaru. Obserwuj zmiany w nadchodzących dniach:
- Czy zaczerwienienie się zmniejsza? Infekcja prawdopodobnie się poprawia.
- Czy rozszerzające się zaczerwienienie przekroczyło zaznaczoną linię? Infekcja prawdopodobnie się pogarsza.
Oprócz przyjmowania antybiotyku zgodnie z zaleceniami lekarza, jeśli infekcja dotyczy ręki lub nogi, uniesienie kończyny może przyspieszyć gojenie. Odpoczynek jest również ważny dla procesu gojenia. Dodatkowo Twój lekarz może zalecić specjalny opatrunek, aby przykryć zakażoną skórę.
W cięższych przypadkach cellulitu może być wymagana hospitalizacja i dożylne antybiotyki. Przykłady takich przypadków obejmują:
- Cellulit twarzy
- Osoby poważnie chore
- Osoby z obniżoną odpornością
Ponadto infekcje, które nie poprawiają się ani nie pogarszają po doustnych antybiotykach, wymagają natychmiastowej pomocy lekarskiej.
Poważne powikłania mogą wynikać z nieleczonego zapalenia tkanki łącznej, w tym posocznicy (kiedy bakterie dostają się do krwiobiegu), martwiczego zapalenia powięzi (gdy infekcja dociera do głębszych tkanek) i tworzenia ropni.
Zapobieganie
Najlepszą profilaktyką cellulitu jest dbanie o wszelkie pęknięcia skóry, które obejmują:
- Codzienne mycie rany mydłem i wodą
- Stosowanie miejscowego antybiotyku na ranę
- Zakrywanie rany bandażem
- Codzienna zmiana bandaża (lub częściej, jeśli się zabrudzi lub zamoczy)
Ważne jest również, aby porozmawiać z lekarzem o wszelkich podstawowych schorzeniach, które zwiększają ryzyko rozwoju zapalenia tkanki łącznej, takich jak źle kontrolowana cukrzyca, otyłość lub bardzo sucha skóra.
Nigdy nie wahaj się odwiedzić lekarza, jeśli rana, którą pielęgnujesz, nagle zaczerwieni się, stanie się bolesna lub zacznie spływać. Jest to szczególnie ważne, jeśli masz cukrzycę, masz słabe krążenie lub przyjmujesz leki hamujące układ odpornościowy.
Czekanie rzadko jest dobrym pomysłem. Uporczywa wysypka lub ciemnoczerwona skóra ze stanem zapalnym może sygnalizować poważniejszą infekcję skóry właściwej (wewnętrznej warstwy skóry). Jak w przypadku wszystkich schorzeń skóry, wcześniejsze wykrycie pozwala na skuteczniejsze leczenie.













Discussion about this post