| Cellulitis | |
|---|---|
 |
|
| Zapalenie tkanki łącznej skóry | |
| Specjalność | Choroby zakaźne, dermatologia |
| Objawy | Zaczerwieniony, gorący, bolesny obszar skóry, gorączka |
| Trwanie | 7–10 dni |
| Przyczyny | Bakteria |
| Czynniki ryzyka | Złamanie skóry, otyłość, obrzęk nóg, starość |
| Metoda diagnostyczna | Na podstawie objawów |
| Diagnostyka różnicowa | Zakrzepica żył głębokich, zapalenie zastoinowe skóry, róża, borelioza, martwicze zapalenie powięzi |
| Leczenie | Elewacja dotkniętego obszaru |
| Lek | Antybiotyki, takie jak cefaleksyna |
| Częstotliwość | 21,2 mln (2015) |
| Zgony | 16 900 (2015) |
Cellulitis to infekcja bakteryjna obejmująca wewnętrzne warstwy skóry. W szczególności działa na skórę właściwą i tkankę tłuszczową podskórną. Oznaki i objawy obejmują obszar zaczerwienienia, który zwiększa się w ciągu kilku dni. Granice obszaru zaczerwienienia na ogół nie są ostre, a skóra może być obrzęknięta. Chociaż zaczerwienienie często zmienia kolor na biały po zastosowaniu nacisku, nie zawsze tak jest. Obszar zakażenia jest zwykle bolesny. Czasami mogą być zajęte naczynia limfatyczne, a osoba może mieć gorączkę i czuć się zmęczona.
Najczęściej dotyczy to nóg i twarzy, chociaż zapalenie tkanki łącznej może wystąpić na dowolnej części ciała. Noga jest zwykle dotknięta po zerwaniu skóry. Inne czynniki ryzyka obejmują otyłość, obrzęk nóg i starość. W przypadku infekcji twarzy zwykle nie ma miejsca wcześniejsza przerwa w skórze. Najczęściej zaangażowanymi bakteriami są paciorkowce i Staphylococcus aureus. Róża, w przeciwieństwie do cellulitu, jest infekcją bakteryjną obejmującą bardziej powierzchowne warstwy skóry, objawiającą się zaczerwienieniem o wyraźnych krawędziach i częściej towarzyszącą gorączce. Diagnoza jest zwykle oparta na objawach przedmiotowych i podmiotowych, podczas gdy hodowla komórek jest rzadko możliwa. Przed postawieniem diagnozy należy wykluczyć poważniejsze infekcje, takie jak infekcja kości lub martwicze zapalenie powięzi.
Leczenie zapalenia tkanki łącznej skóry jest zwykle wykonywane za pomocą antybiotyków przyjmowanych doustnie, takich jak cefaleksyna, amoksycylina lub kloksacylina. Osobom poważnie uczulonym na penicylinę można zamiast tego przepisać erytromycynę lub klindamycynę. Gdy oporny na metycylinę S. aureus (MRSA) jest problemem, dodatkowo można zalecić doksycyklinę lub trimetoprim / sulfametoksazol. Istnieje obawa związana z obecnością ropy lub wcześniejszymi infekcjami MRSA. Podniesienie zakażonego obszaru może być przydatne, podobnie jak środki przeciwbólowe.
Potencjalne powikłania obejmują tworzenie ropnia. Około 95% ludzi czuje się lepiej po 7 do 10 dniach leczenia. Jednak osoby z cukrzycą często mają gorsze wyniki. Cellulitis wystąpiło u około 21,2 miliona ludzi w 2015 roku. W Stanach Zjednoczonych około 2 na 1000 osób rocznie ma przypadek dotykający dolną część nogi. Cellulitis w 2015 roku spowodował około 16 900 zgonów na całym świecie. W Wielkiej Brytanii przyczyną 1,6% przyjęć do szpitala było zapalenie tkanki łącznej.
Symptomy i objawy
Typowe oznaki i objawy cellulitu to obszar, który jest zaczerwieniony, gorący i bolesny. Przedstawione tutaj zdjęcia przedstawiają przypadki łagodne do umiarkowanych i nie są reprezentatywne dla wcześniejszych stadiów choroby.
-
Zapalenie tkanki łącznej po otarciu: Zwróć uwagę na czerwone pasma na ramieniu spowodowane zajęciem układu limfatycznego.
-
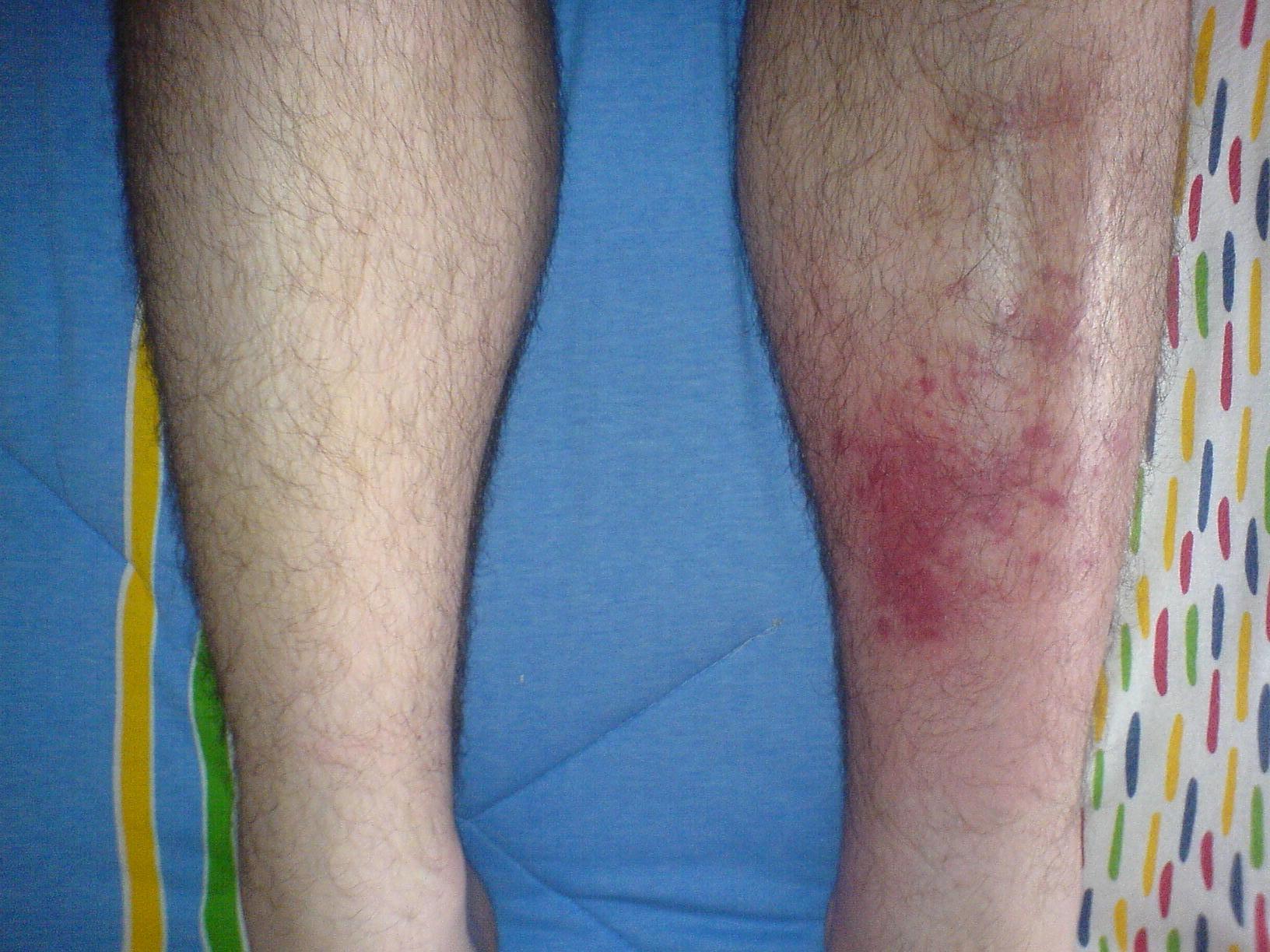
Zainfekowana lewa goleń w porównaniu z prawostronną goleń bez żadnych objawów.
-
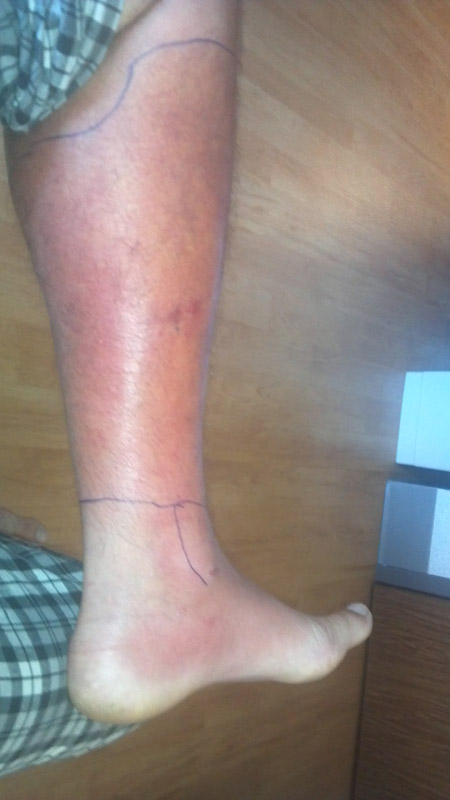
Zapalenie tkanki łącznej kończyny dolnej z zajęciem stopy.
Komplikacje
Potencjalne powikłania mogą obejmować tworzenie się ropnia, zapalenie powięzi i posocznicę.
Przyczyny
Cellulitis jest wywoływany przez bakterie, które dostają się do tkanki i infekują ją przez pęknięcia skóry. grupa A Paciorkowiec i Staphylococcus są najczęstszymi przyczynami infekcji i można je znaleźć na skórze jako normalna flora zdrowych osób.
Około 80% przypadków dławicy Ludwiga, czyli zapalenia tkanki łącznej przestrzeni podżuchwowej, jest spowodowanych infekcjami zębów. Infekcje mieszane, wywoływane zarówno przez tlen, jak i beztlenowce, są często związane z tym typem zapalenia tkanki łącznej. Zazwyczaj obejmuje to grupy paciorkowców alfa-hemolitycznych, gronkowców i bakteroidów.
Stany predysponujące do zapalenia tkanki łącznej obejmują ukąszenia owadów lub pająków, pęcherze, ukąszenia zwierzęcia, tatuaże, swędzącą wysypkę skórną, niedawną operację, stopę atlety, suchość skóry, wyprysk, wstrzyknięcia leków (zwłaszcza wstrzyknięcia podskórne lub domięśniowe lub próba podania dożylnego). wstrzyknięcie „chybi” lub wieje żyłę), ciąża, cukrzyca i otyłość, które mogą wpływać na krążenie, a także oparzenia i czyraki, chociaż toczy się dyskusja, czy przyczyniają się do tego niewielkie uszkodzenia stóp. Występowanie zapalenia tkanki łącznej może również wiązać się z rzadkim stanem ropnym zapaleniem rogówki lub zapaleniem tkanki łącznej.
Wygląd skóry pomaga lekarzowi w ustaleniu diagnozy. Lekarz może również zasugerować badania krwi, posiew rany lub inne testy, które pomogą wykluczyć zakrzepy krwi w żyłach nóg. Zapalenie tkanki łącznej podudzia charakteryzuje się objawami podobnymi do objawów zakrzepicy żył głębokich, takimi jak ciepło, ból i obrzęk (stan zapalny).
Zaczerwieniona skóra lub wysypka mogą sygnalizować głębszą, poważniejszą infekcję wewnętrznych warstw skóry. Znajdujące się pod skórą bakterie mogą szybko się rozprzestrzeniać, przedostając się do węzłów chłonnych i krwiobiegu oraz rozprzestrzeniając się po całym organizmie. Może to spowodować objawy grypopodobne z wysoką temperaturą i poceniem się lub uczuciem zimna podczas drżenia, ponieważ chory nie może się ogrzać.
W rzadkich przypadkach infekcja może rozprzestrzenić się na głęboką warstwę tkanki zwaną wyściółką powięzi. Martwicze zapalenie powięzi, zwane także przez media „bakteriami zjadającymi mięso”, jest przykładem infekcji głębokiej warstwy. To nagły wypadek medyczny.
Czynniki ryzyka
Osoby starsze i osoby z osłabionym układem odpornościowym są szczególnie narażone na zapalenie tkanki łącznej. Diabetycy są bardziej podatni na zapalenie tkanki łącznej niż ogół populacji z powodu upośledzenia układu odpornościowego; są szczególnie podatne na cellulit stóp, ponieważ choroba powoduje upośledzenie krążenia krwi w nogach, prowadzące do stopy cukrzycowej lub owrzodzeń stopy. Słaba kontrola poziomu glukozy we krwi umożliwia bakteriom szybszy wzrost w zaatakowanej tkance i ułatwia szybki postęp, jeśli infekcja dostanie się do krwiobiegu. Zwyrodnienie nerwowe w cukrzycy oznacza, że owrzodzenia te mogą nie być bolesne i często ulegają zakażeniu. Osoby, które cierpiały na poliomyelitis, są również podatne na problemy z krążeniem, zwłaszcza w nogach.
Leki immunosupresyjne i inne choroby lub infekcje osłabiające układ odpornościowy są również czynnikami zwiększającymi prawdopodobieństwo infekcji. Ospa wietrzna i półpasiec często powodują pękanie pęcherzy, tworząc szczelinę w skórze, przez którą mogą przedostać się bakterie. Obrzęk limfatyczny, który powoduje obrzęk rąk i / lub nóg, może również stanowić zagrożenie dla osoby.
Choroby wpływające na krążenie krwi w nogach i stopach, takie jak przewlekła niewydolność żylna i żylaki, są również czynnikami ryzyka wystąpienia zapalenia tkanki łącznej.
Cellulitis jest również powszechne wśród gęstych populacji dzielących urządzenia higieniczne i wspólne pomieszczenia mieszkalne, takie jak obiekty wojskowe, akademiki, domy opieki, platformy wiertnicze i schroniska dla bezdomnych.
Diagnoza
Zapalenie tkanki łącznej jest najczęściej diagnozą kliniczną, łatwo rozpoznawalną u wielu osób wyłącznie na podstawie wywiadu i badania fizykalnego, z szybko rozprzestrzeniającymi się obszarami obrzęku skóry, zaczerwienienia i gorąca, czasami związanymi z zapaleniem regionalnych węzłów chłonnych. Chociaż klasycznie odróżnia się ją od róży, ponieważ rozprzestrzenia się głębiej i obejmuje tkanki podskórne, wielu klinicystów może klasyfikować różę jako zapalenie tkanki łącznej. Oba są często leczone podobnie, ale zapalenie tkanki łącznej związane z czyrakami, karbunkułami lub ropniami jest zwykle spowodowane przez S. aureus, co może wpływać na decyzje dotyczące leczenia, zwłaszcza na dobór antybiotyków. Aspiracja skórna nie ropnego zapalenia tkanki łącznej, zwykle wywoływanej przez drobnoustroje paciorkowcowe, rzadko jest pomocna w rozpoznaniu, a posiewy krwi są dodatnie w mniej niż 5% wszystkich przypadków.
Ważne jest, aby ocenić współistniejący ropień, ponieważ to stwierdzenie zwykle wymaga chirurgicznego drenażu, a nie samej antybiotykoterapii. Ocena kliniczna ropnia przez lekarza może być ograniczona, zwłaszcza w przypadkach z rozległym stwardnieniem pokrywającym, ale użycie ultrasonografii przy łóżku przez doświadczonego lekarza pozwala łatwo rozróżnić ropień od zapalenia tkanki łącznej i może zmienić postępowanie nawet w 56% przypadków. Użycie USG do identyfikacji ropnia może być również wskazane w przypadku niepowodzenia antybiotykoterapii. Cellulitis ma charakterystyczny „brukowany” wygląd wskazujący na obrzęk podskórny bez określonego hipoechogenicznego, niejednorodnego gromadzenia się płynu, który wskazywałby na ropień.
Diagnostyka różnicowa
Inne stany, które mogą naśladować zapalenie tkanki łącznej, obejmują zakrzepicę żył głębokich, którą można zdiagnozować za pomocą badania ultrasonograficznego nogi uciskowej oraz zastoinowe zapalenie skóry, czyli zapalenie skóry spowodowane słabym przepływem krwi. Objawy cięższej infekcji, takie jak martwicze zapalenie powięzi lub zgorzel gazowa, które wymagałyby natychmiastowej interwencji chirurgicznej, obejmują purpurowe pęcherze, złuszczanie się skóry, obrzęk podskórny i toksyczność ogólnoustrojową. Błędna diagnoza może wystąpić nawet u 30% osób z podejrzeniem zapalenia tkanki łącznej kończyn dolnych, prowadząc do 50 000 do 130 000 niepotrzebnych hospitalizacji i od 195 do 515 milionów dolarów w wydatkach na opiekę zdrowotną, których można uniknąć rocznie w Stanach Zjednoczonych. Przeprowadzona przez dermatologów ocena przypadków podejrzenia zapalenia tkanki łącznej zmniejsza liczbę błędnych rozpoznań i poprawia wyniki leczenia.
Czasami zgłaszane są powiązane objawy mięśniowo-szkieletowe. Gdy występuje z trądzikiem konglobatowym, ropnym zapaleniem gruczołów potowych i torbielami włosowatymi, zespół ten określa się jako triadę okluzji pęcherzykowej lub tetradę.
Borelioza może być błędnie diagnozowana jako zapalenie tkanki łącznej. Charakterystyczna wysypka w tarczy nie zawsze pojawia się w chorobie z Lyme (wysypka może nie mieć centralnego lub pierścieniowatego oczyszczenia lub w ogóle się nie pojawiać). Czynniki sprzyjające boreliozie obejmują niedawne zajęcia na świeżym powietrzu, podczas których często występuje borelioza, oraz wysypka w nietypowym miejscu zapalenia tkanki łącznej, np. Pod pachą, pachwiną lub za kolanem. Borelioza może również powodować długotrwałe komplikacje neurologiczne. Standardowe leczenie cellulitu, cefaleksyna, nie jest przydatne w chorobie z Lyme. Jeśli nie jest jasne, który z nich jest obecny, IDSA zaleca leczenie aksetylem cefuroksymu lub amoksycyliną / kwasem klawulanowym, ponieważ są one skuteczne w obu zakażeniach.
Zapobieganie zapaleniu tkanki łącznej
U osób, które wcześniej chorowały na zapalenie tkanki łącznej, stosowanie antybiotyków może pomóc w zapobieganiu przyszłym epizodom. Jest to zalecane przez CREST dla tych, którzy mieli więcej niż dwa epizody. Metaanaliza z 2017 r. Wykazała korzyści ze stosowania antybiotyków zapobiegawczych w przypadku nawracającego zapalenia tkanki łącznej kończyn dolnych, ale wydaje się, że działanie zapobiegawcze zmniejsza się po zaprzestaniu antybiotykoterapii.
Leczenie cellulitu
Zwykle przepisuje się antybiotyki, przy czym środek dobiera się na podstawie podejrzenia drobnoustroju oraz obecności lub braku ropienia, chociaż wybór najlepszego leczenia jest niejasny. Jeśli występuje również ropień, zwykle wskazany jest drenaż chirurgiczny, a antybiotyki często przepisywane są w przypadku współistniejącego zapalenia tkanki łącznej, zwłaszcza rozległej. Często przepisuje się również środki przeciwbólowe, ale zawsze należy badać nadmierny ból, ponieważ jest to objaw martwiczego zapalenia powięzi. Często zaleca się uniesienie dotkniętego obszaru.
Sterydy mogą przyspieszyć powrót do zdrowia u osób przyjmujących antybiotyki.
Antybiotyki
Wybór antybiotyków zależy od regionalnej dostępności, ale obecnie w przypadku zapalenia tkanki łącznej bez ropnia zaleca się stosowanie półsyntetycznej penicyliny opornej na penicylinazy lub cefalosporyny pierwszej generacji. Cykl antybiotyków nie jest skuteczny w 6–37% przypadków.
Epidemiologia
Cellulitis w 2015 roku spowodował około 16900 zgonów na całym świecie, w porównaniu z 12600 w 2005 roku.
.















Discussion about this post