Są to skuteczne opcje leczenia wczesnych i zaawansowanych raków podstawnokomórkowych.
Większość raków podstawnokomórkowych po wczesnym wykryciu można leczyć i wyleczyć. Niezbędne jest natychmiastowe leczenie, ponieważ wraz ze wzrostem guza staje się bardziej niebezpieczny i potencjalnie oszpecający, wymagając bardziej intensywnego leczenia. Niektóre rzadkie, agresywne formy mogą być śmiertelne, jeśli nie zostaną szybko leczone.
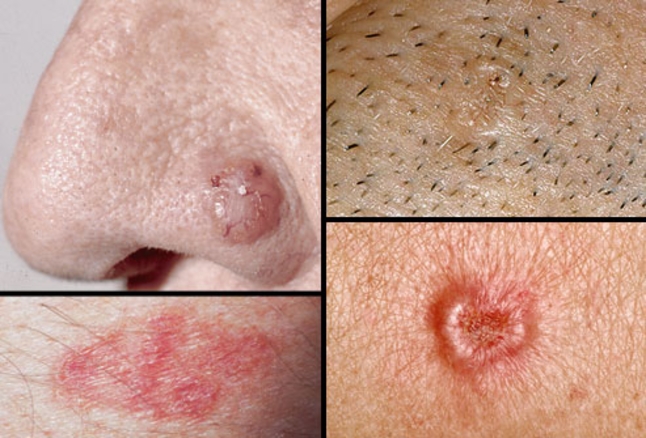
Jeśli zdiagnozowano u Ciebie mały lub wczesny rak podstawnokomórkowy, wiele skutecznych metod leczenia można zwykle przeprowadzić ambulatoryjnie, stosując miejscowe znieczulenie z minimalnym bólem. Później większość ran zagoi się naturalnie, pozostawiając minimalne blizny.
Opcje leczenia raka podstawnokomórkowego obejmują:
- Kiretaż i elektrodykacja (elektrochirurgia)
- Operacja Mohsa
- Operacja wycięcia
- Radioterapia
- Terapia fotodynamiczna
- Kriochirurgia
- Operacja laserowa
- Miejscowe leki
- Leki doustne na zaawansowanego raka podstawnokomórkowego
1. Kiretaż i elektrodykacja (elektrochirurgia)
Dermatolog zdrapuje lub goli raka podstawnokomórkowego za pomocą łyżki (ostrego narzędzia z końcówką w kształcie pierścienia), a następnie używa ciepła lub środka chemicznego do zniszczenia pozostałych komórek rakowych, zatrzymania krwawienia i uszczelnienia rany. Lekarz może powtórzyć tę procedurę kilka razy podczas tej samej sesji, aż nie pozostaną żadne komórki rakowe. Zazwyczaj ta procedura pozostawia okrągłą, białawą bliznę przypominającą oparzenie papierosem w miejscu operacji.
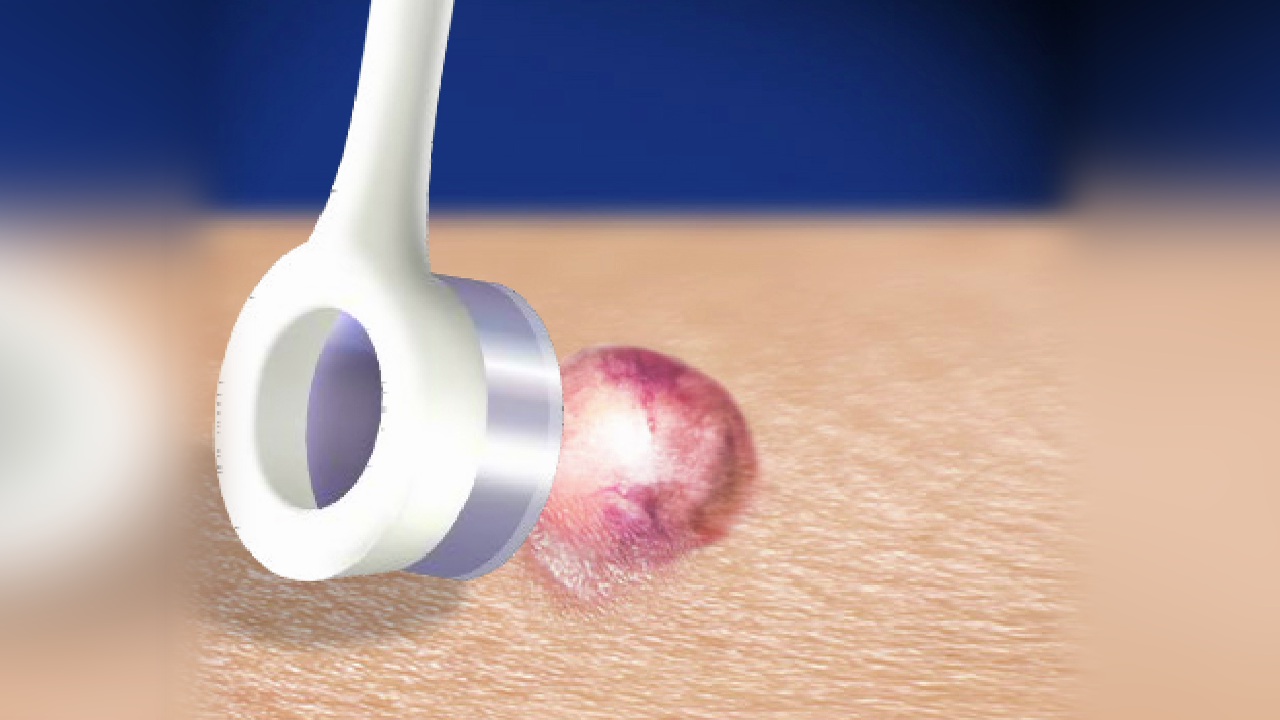
Łyżeczkowanie i elektrodykacja mogą być skuteczne w przypadku większości małych zmian w postaci raka podstawnokomórkowego. W takich przypadkach wskaźnik wyleczenia jest bliski 95%.
2. Operacja Mohsa
Operacja Mohsa wykonywana jest podczas jednej wizyty, etapami. Chirurg usuwa widoczny guz i bardzo mały margines tkanki wokół i pod miejscem guza. Chirurg koduje tkankę kolorami i rysuje mapę skorelowaną z miejscem operacji pacjenta. W laboratorium na miejscu chirurg bada tkankę pod mikroskopem, aby sprawdzić, czy nie pozostały jakiekolwiek komórki rakowe. Jeśli tak, chirurg wraca do pacjenta i usuwa więcej tkanki dokładnie tam, gdzie znajdują się komórki rakowe. Lekarz powtarza ten proces, dopóki nie ma oznak raka. Następnie rana może zostać zamknięta lub, w niektórych przypadkach, pozwolić na samoistne zagojenie.

Chirurgia Mohsa jest złotym standardem, najskuteczniejszą techniką usuwania raka podstawnokomórkowego, uszkadzającą minimalną ilość zdrowych tkanek przy jednoczesnym osiągnięciu najwyższego możliwego wskaźnika wyleczenia – do 99% w przypadku guzów leczonych po raz pierwszy. Metoda ta jest często polecana w leczeniu raka podstawnokomórkowego zlokalizowanego w okolicach oczu, nosa, ust, uszu, skóry głowy, palców rąk, nóg lub narządów płciowych. Chirurgia Mohsa jest również stosowana w przypadku raków podstawnokomórkowych, które są duże, agresywne lub szybko rosnące oraz w przypadku guzów, które powróciły lub w przypadku guzów o niewyraźnych krawędziach.
3. Operacja wycięcia
Chirurg za pomocą skalpela usuwa cały guz wraz z „marginesem bezpieczeństwa” otaczającej tkanki i wysyła go do laboratorium zewnętrznego w celu analizy. Margines usuniętej skóry zależy od grubości i lokalizacji guza. Jeśli laboratorium znajdzie komórki rakowe poza marginesami, więcej operacji może zostać przeprowadzonych w późniejszym terminie, aż marginesy będą wolne od raka.
W przypadku małych, wczesnych raków podstawnokomórkowych, które się nie rozprzestrzeniły, często jedynym wymaganym leczeniem jest operacja wycięcia. Wskaźniki wyleczenia w większości obszarów ciała przekraczają 95%, podobnie jak w przypadku łyżeczkowania i elektrodesykacji.
4. Radioterapia
Lekarz używa niskoenergetycznych promieni rentgenowskich do zniszczenia guza, bez konieczności cięcia lub znieczulenia. Zniszczenie guza może wymagać kilku zabiegów w ciągu kilku tygodni lub codziennych zabiegów przez określony czas.
W przypadku radioterapii nie ma możliwości dowiedzenia się, że cały guz został zniszczony. Ponieważ procedura ta jest mniej precyzyjna i daje tylko 90% wyleczeń, jest stosowana głównie w przypadku raka podstawnokomórkowego, które trudno leczyć operacyjnie, oraz u pacjentów w podeszłym wieku lub osób o złym stanie zdrowia, u których operacja nie jest zalecana. W niektórych przypadkach zaawansowanego raka podstawnokomórkowego, zwłaszcza obejmującego otaczające nerwy, radioterapię można zastosować po operacji lub w połączeniu z innymi metodami leczenia.
5. Kriochirurgia
Dermatolog za pomocą aplikatora z bawełnianą końcówką lub rozpylacza stosuje ciekły azot w celu zamrożenia i zniszczenia guza. Później zmiana i otaczająca ją skóra mogą tworzyć pęcherze lub łuski i odpadać, umożliwiając pojawienie się zdrowej skóry.

Kriochirurgia jest skuteczna w przypadku mniejszych, powierzchownych raków podstawnokomórkowych. Ta metoda leczenia jest szczególnie przydatna dla pacjentów z zaburzeniami krzepnięcia lub problemami z tolerancją znieczulenia. Wskaźnik wyleczenia wynosi od 85% do 90%. Technika ta jest rzadziej stosowana w przypadku inwazyjnego raka podstawnokomórkowego, ponieważ może przeoczyć głębsze części guza, a tkanka bliznowata w tym miejscu może utrudnić wykrycie nawrotu.
6. Chirurgia laserowa
Dermatolog kieruje wiązkę intensywnego światła na guz, aby celować w powierzchowne raki podstawnokomórkowe. Niektóre lasery odparowują (ablują) raka skóry, podczas gdy inne (lasery nieablacyjne) przekształcają wiązkę światła w ciepło, które niszczy guz bez uszkadzania powierzchni skóry.
Chirurgia laserowa nie została jeszcze zatwierdzona przez FDA w przypadku powierzchownych raków podstawnokomórkowych, ale czasami jest stosowana jako terapia wtórna, zwłaszcza gdy inne techniki okazały się nieskuteczne.
7. Terapia fotodynamiczna (PDT)
Dermatolog nakłada środek miejscowy, aby uczynić zmianę wrażliwą na światło lub wstrzykuje środek do guza. Po odczekaniu krótkiego czasu do wchłonięcia, dermatolog używa niebieskiego światła lub lasera barwnikowego pulsacyjnego (lub czasami kontrolowanego naturalnego światła słonecznego), co powoduje reakcję niszczącą raka podstawnokomórkowego. Po zabiegu pacjenci muszą bezwzględnie unikać światła słonecznego przez co najmniej 48 godzin, ponieważ ekspozycja na promieniowanie UV zwiększy aktywację leku i może spowodować poważne oparzenia słoneczne.
PDT można stosować w przypadku niektórych powierzchownych raków podstawnokomórkowych twarzy i skóry głowy, ale nie jest zalecane w przypadku inwazyjnego raka podstawnokomórkowego.
8. Miejscowe leki
Zatwierdzone leki:
5-fluorouracyl (5-FU) (Efudex®, Carac®, Fluoroplex®, Tolak®)
Imikwimod (Aldara®, Zyclara®)
Są to kremy lub żele nakładane bezpośrednio na dotknięte obszary skóry w celu leczenia powierzchownych raków podstawnokomórkowych, przy minimalnym ryzyku powstania blizn. Imikwimod aktywuje układ odpornościowy do atakowania komórek rakowych, podczas gdy 5-FU to miejscowa chemioterapia, która zabija komórki rakowe.
5-FU, chemioterapia zatwierdzona do leczenia niektórych nowotworów wewnętrznych, została również zatwierdzona przez FDA w postaci miejscowej do powierzchownych raków podstawnokomórkowych, z odsetkiem wyleczeń między 80% a 90%. Imikwimod jest zatwierdzony do leczenia powierzchownego raka podstawnokomórkowego z odsetkiem wyleczeń od 80% do 90%. Często guzy zdiagnozowane na podstawie biopsji jako powierzchowne będą miały inne obszary inwazyjne w obrębie tej samej zmiany, co z natury rzeczy utrudnia odpowiedni dobór guza do tego leczenia.
Rozważając zalety i wady opcji leczenia, należy wziąć pod uwagę, że radioterapia, kriochirurgia i leki miejscowe mają jedną wspólną istotną wadę – żadna tkanka nie jest badana pod mikroskopem, więc nie ma sposobu, aby określić, jak kompletny był guz oddalony.
9. Leczenie zaawansowanych raków podstawnokomórkowych
Zatwierdzone leki
Dwa leki doustne zostały zatwierdzone przez FDA do leczenia osób dorosłych z bardzo rzadkimi przypadkami zaawansowanego raka podstawnokomórkowego, które są rozległe lub głęboko wniknęły w skórę, rozprzestrzeniły się na inne części ciała lub były oporne na wielokrotne leczenie i nawracały.
Wismodegib (Erivedge®)
Sonidegib (Odomzo®)
Oba leki są lekami celowanymi przyjmowanymi doustnie. Działają poprzez blokowanie szlaku sygnałowego „hedgehog”, kluczowego czynnika w rozwoju raka podstawnokomórkowego. W 2012 roku wismodegib stał się pierwszym lekiem kiedykolwiek zatwierdzonym przez FDA do leczenia zaawansowanego raka podstawnokomórkowego. Drugi lek będący inhibitorem hedgehog, sonidegib, został zatwierdzony do leczenia zaawansowanego raka podstawnokomórkowego w 2015 roku.
Wismodegib jest stosowany w niezwykle rzadkich przypadkach przerzutowego raka podstawnokomórkowego lub miejscowo zaawansowanego raka podstawnokomórkowego (guzy, które wnikały głęboko w skórę lub często nawracały), które albo nawracają po operacji lub naświetlaniu, albo nie mogą być leczone chirurgicznie lub napromienianiem i mają stają się niebezpieczne lub zagrażające życiu.
Sonidegib stosuje się u osób dorosłych z rakiem podstawnokomórkowym, który jest miejscowo zaawansowany, głęboko penetruje skórę lub wielokrotnie nawraca, a także w przypadkach, gdy nie można zastosować innych metod leczenia, takich jak zabieg chirurgiczny lub radioterapia.
Ze względu na ryzyko wad wrodzonych kobiety w ciąży lub mogące zajść w ciążę nie powinny stosować żadnego leku. Pary muszą stosować antykoncepcję, jeśli kobieta może zajść w ciążę w czasie, gdy jej partner przyjmuje lek.
Naukowcy badają także kilka innych ukierunkowanych inhibitorów hedgehog jako potencjalnych metod leczenia miejscowo zaawansowanego i przerzutowego raka podstawnokomórkowego.
.















Discussion about this post