Ból miednicy z bólem brzucha jest zazwyczaj spowodowany schorzeniami układu rozrodczego, moczowego lub pokarmowego. Do najczęstszych przyczyn należą problemy ginekologiczne, takie jak endometrioza, torbiele jajników lub zapalenie narządów miednicy mniejszej, problemy żołądkowo-jelitowe, takie jak zespół jelita drażliwego lub zapalenie wyrostka robaczkowego, oraz infekcje dróg moczowych. Ponieważ wiele chorób powoduje te dwa objawy, ważne jest przeprowadzenie badań medycznych w celu ustalenia dokładnej przyczyny.
Typowe schorzenia powodujące ból miednicy i brzucha
Przyczyny ginekologiczne (u kobiet)
1. Endometrioza
Endometrioza to rozrost tkanki podobnej do błony śluzowej macicy poza macicą (na jajnikach, jajowodach, błonie śluzowej miednicy). Tkanka ta reaguje na hormony i powoduje miejscowe stany zapalne, blizny i ból.
Endometrioza występuje u około 7% kobiet w wieku rozrodczym. Opóźnienia w diagnozie są powszechne.

Typowe objawy endometriozy: bolesne miesiączki, głęboki ból podczas stosunku płciowego, przewlekły ból miednicy, czasami objawy ze strony jelit lub pęcherza moczowego oraz bezpłodność.
Diagnoza: Endometriozę diagnozuje się na podstawie wywiadu medycznego, badań fizykalnych, badań obrazowych, a czasami operacji. Lekarze zazwyczaj rozpoczynają od omówienia objawów, takich jak ból miednicy i bolesne miesiączki, a następnie przeprowadzają badanie miednicy w celu wykrycia nieprawidłowości. Badania obrazowe, takie jak USG lub MRI, mogą pomóc w identyfikacji torbieli lub zmian chorobowych, ale nie pozwalają na ostateczne potwierdzenie choroby. Najbardziej wiarygodną metodą jest laparoskopia – minimalnie inwazyjna operacja, która umożliwia bezpośrednią wizualizację i biopsję tkanki endometrium poza macicą.
Leczenie: Endometriozę leczy się za pomocą leków, zabiegów chirurgicznych lub połączenia obu tych metod. Terapie hormonalne, takie jak tabletki antykoncepcyjne, progestyny lub agoniści GnRH, mogą pomóc w zmniejszeniu lub zatrzymaniu wzrostu tkanki podobnej do endometrium i złagodzeniu bólu. W celu złagodzenia dolegliwości często stosuje się leki przeciwbólowe, takie jak niesteroidowe leki przeciwzapalne. W cięższych przypadkach można wykonać minimalnie inwazyjną operację w celu usunięcia lub zmniejszenia tkanki endometriozy, a w rzadkich sytuacjach można rozważyć histerektomię.
2. Zapalenie narządów miednicy mniejszej
Zapalenie narządów miednicy mniejszej to infekcja górnych dróg rodnych (macicy, jajowodów, jajników), zwykle wywołana przez bakterie przenoszone drogą płciową (chlamydia, rzeżączka) lub mieszane organizmy pochwowe. Infekcja powoduje stan zapalny, ból, blizny i może uszkodzić płodność.
Choroba ta występuje u około 4% kobiet aktywnych seksualnie.
Diagnoza: Zapalenie narządów miednicy mniejszej diagnozuje się przede wszystkim na podstawie oceny klinicznej objawów, takich jak ból miednicy, nieprawidłowa wydzielina z pochwy, gorączka i ból podczas badania miednicy. Lekarze mogą również wykonać badania laboratoryjne w celu wykrycia infekcji przenoszonych drogą płciową, testy ciążowe oraz badania obrazowe, takie jak USG, aby wykluczyć inne schorzenia. Ponieważ choroba ta może być trudna do potwierdzenia, diagnoza często opiera się na połączeniu wyników badań klinicznych i wykluczeniu innych przyczyn.
Leczenie: Zapalenie narządów miednicy leczy się antybiotykami ukierunkowanymi na infekcję, często obejmującymi powszechne bakterie przenoszone drogą płciową, takie jak chlamydia i rzeżączka. Partnerzy seksualni również powinni zostać przebadani i poddani leczeniu, aby zapobiec ponownemu zakażeniu. W ciężkich przypadkach, jeśli powstają ropnie lub objawy nie ustępują, może być konieczna hospitalizacja lub operacja.
3. Torbiel jajnika, skręt jajnika i ciąża pozamaciczna
– Torbiele jajnika: Torbiele jajnika to wypełnione płynem woreczki, które tworzą się na jajnikach lub w ich wnętrzu, często są nieszkodliwe, ale czasami powodują objawy. Torbiele jajnika są powszechne, zwłaszcza w wieku rozrodczym, a wiele z nich ustępuje samoistnie bez leczenia.
Chociaż większość torbieli jest bezbolesna, niektóre powodują ból miednicy, wzdęcia lub nieregularne cykle menstruacyjne.
Torbiele jajników są często wykrywane podczas badania miednicy lub badań obrazowych, takich jak USG, które pomagają określić rozmiar torbieli, jej rodzaj oraz to, czy jest wypełniona płynem, czy jest stała. W niektórych przypadkach lekarze mogą wykonać badania krwi lub laparoskopię w celu dalszej oceny torbieli.
Leczenie zależy od wielkości, rodzaju i objawów torbieli. Małe torbiele funkcjonalne mogą wymagać jedynie monitorowania, natomiast większe lub uporczywe torbiele mogą wymagać leczenia farmakologicznego lub chirurgicznego usunięcia. Leczenie bólu i hormonalne środki antykoncepcyjne mogą również pomóc w zapobieganiu powstawaniu nowych torbieli. Większość torbieli jajników jest łagodna, ale regularne badania kontrolne są ważne, aby wykluczyć powikłania, takie jak pęknięcie lub skręt jajnika.
– Skręt jajnika: Skręt jajnika jest stanem wymagającym natychmiastowej pomocy medycznej, w którym jajnik skręca się wokół więzadeł podtrzymujących go, odcinając dopływ krwi.
Stan ten jest często związany z torbielami lub guzami jajników, które sprawiają, że jajnik jest cięższy i bardziej podatny na skręcenie. Objawy pojawiają się zazwyczaj nagle i obejmują silny ból w dolnej części brzucha lub miednicy, nudności, wymioty, a czasem gorączkę.
Diagnoza jest zazwyczaj stawiana na podstawie badania ultrasonograficznego miednicy z wykorzystaniem obrazowania dopplerowskiego, które pomaga ocenić przepływ krwi do jajnika.
Leczenie wymaga pilnej operacji, zazwyczaj laparoskopowej, w celu odwrócenia skrętu jajnika i przywrócenia przepływu krwi. W ciężkich przypadkach, gdy doszło do uszkodzenia tkanki, konieczne może być usunięcie jajnika. Szybka interwencja ma kluczowe znaczenie dla zapobieżenia trwałej utracie jajnika i zachowania płodności.
– Ciąża pozamaciczna: Ciąża pozamaciczna występuje, gdy zapłodnione jajo zagnieżdża się poza macicą, najczęściej w jajowodzie. Stan ten jest niebezpieczny, ponieważ jajowód nie jest w stanie utrzymać rozwijającego się zarodka, a pęknięcie może spowodować zagrażające życiu krwawienie.
Objawy często obejmują ostry ból brzucha lub miednicy, krwawienie z pochwy, zawroty głowy lub ból barku spowodowany krwawieniem wewnętrznym. Rozpoznanie stawia się na podstawie badań krwi mierzących poziom hormonu ciążowego (hCG) oraz badania ultrasonograficznego przezpochwowego w celu zlokalizowania ciąży.
Leczenie może obejmować leki, takie jak metotreksat, aby zatrzymać wzrost komórek, lub zabieg chirurgiczny w celu usunięcia tkanki pozamacicznej, w zależności od stopnia zaawansowania. Niezwłoczna pomoc medyczna jest niezbędna, ponieważ ciąża pozamaciczna nie może przebiegać normalnie i może być śmiertelna, jeśli nie zostanie leczona.
4. Mięśniaki macicy (leiomyomy)
Mięśniaki macicy są łagodnymi nowotworami mięśniowymi macicy wywołanymi przez hormony. Mogą one powodować ucisk miednicy, bóle w dolnej części brzucha, obfite krwawienia oraz objawy ze strony układu moczowego lub jelitowe spowodowane efektem masy.
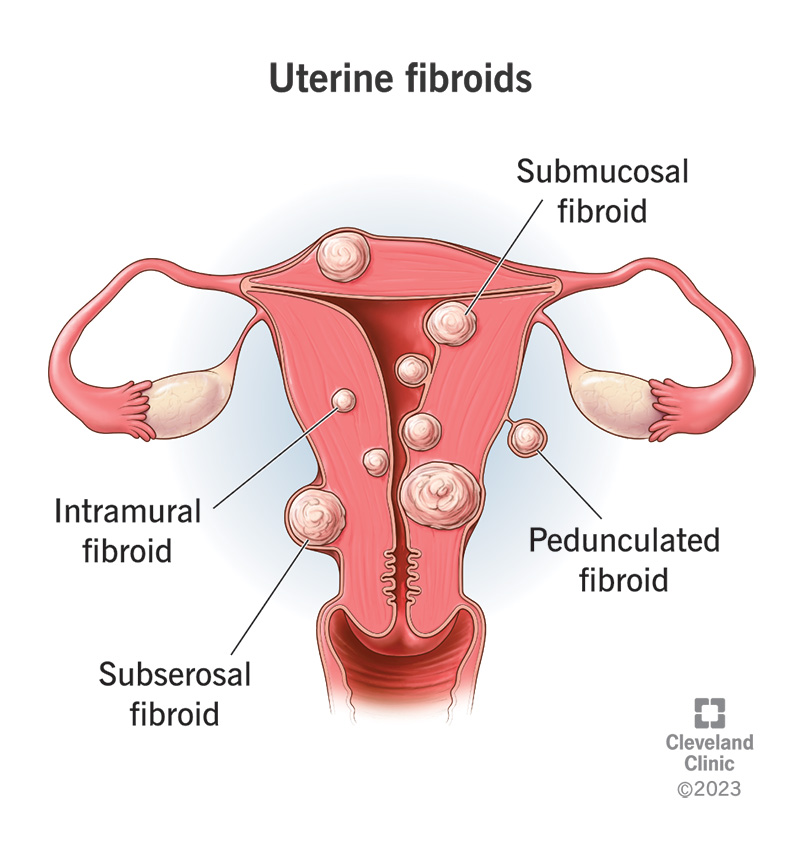
Mięśniaki są bardzo powszechne. Znaczna część kobiet w wieku średnim ma mięśniaki, a około jedna na trzy kobiety z mięśniakami ma objawy.
Mięśniaki macicy są zazwyczaj diagnozowane poprzez badanie miednicy i badania obrazowe, takie jak USG, które pomagają potwierdzić ich obecność i zmierzyć ich rozmiar. Czasami stosuje się dodatkowe badania, takie jak MRI lub badania laboratoryjne, aby wykluczyć inne schorzenia.
Leczenie zależy od objawów, wielkości i lokalizacji mięśniaków. Małe, bezobjawowe mięśniaki mogą nie wymagać leczenia, natomiast większe lub objawowe mięśniaki można leczyć za pomocą leków kontrolujących hormony i krwawienie. Opcje chirurgiczne obejmują miomektomię (usunięcie mięśniaków przy zachowaniu macicy) lub histerektomię (całkowite usunięcie macicy), a minimalnie inwazyjne zabiegi, takie jak embolizacja tętnic macicznych, mogą zmniejszyć mięśniaki. Wybór leczenia jest dostosowany do wieku pacjentki, jej planów dotyczących płodności oraz nasilenia objawów.
Typowe przyczyny żołądkowo-jelitowe
1. Zapalenie wyrostka robaczkowego
Zablokowanie wyrostka robaczkowego (kamień kałowy, przerost limfatyczny, rzadziej guz) prowadzi do nadmiernego rozwoju bakterii, stanu zapalnego i ryzyka perforacji.
Typowe objawy: ból w okolicy pępka promieniujący do prawej dolnej części brzucha, nudności lub wymioty, gorączka, podwyższona liczba białych krwinek.
Diagnoza: Ocena kliniczna oraz badania krwi; w niepewnych przypadkach badanie ultrasonograficzne lub tomografia komputerowa w celu potwierdzenia.
Leczenie: Standardowym sposobem leczenia jest chirurgiczne usunięcie wyrostka robaczkowego (appendektomia). W wybranych przypadkach bez powikłań, pod ścisłą obserwacją, można zastosować wyłącznie antybiotyki. Szybkie leczenie pozwala uniknąć pęknięcia i zapalenia otrzewnej.
2. Zapalenie uchyłków
Zapalenie uchyłków to stan zapalny lub infekcja małych woreczków (uchyłków) tworzących się w ścianie jelita grubego. Choroba ta często powoduje ostry ból brzucha, zwykle w lewej dolnej części, wraz z gorączką, nudnościami lub zmianami w wypróżnianiu. Zapalenie uchyłków występuje często u osób starszych.
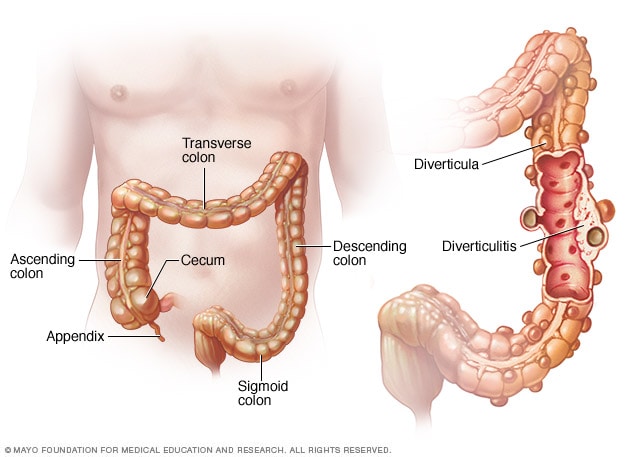
Diagnoza jest zazwyczaj stawiana na podstawie badania fizykalnego, badań krwi i moczu, a przede wszystkim tomografii komputerowej, która pozwala wykryć zapalenie uchyłków lub powikłania, takie jak ropnie.
Leczenie zależy od stopnia zaawansowania choroby. Łagodne przypadki można leczyć poprzez odpoczynek, dietę płynną i antybiotyki, natomiast cięższe lub powikłane przypadki mogą wymagać hospitalizacji, dożylnego podania antybiotyków, a nawet operacji. Aby zapobiec nawrotom, często zaleca się zmianę stylu życia, np. dietę bogatą w błonnik.
3. Choroba zapalna jelit i zespół jelita drażliwego
– Choroba zapalna jelit (choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego): Ta przewlekła choroba zapalna powoduje bóle brzucha, biegunkę, krwawienia i objawy ogólnoustrojowe. Diagnoza jest stawiana na podstawie badań krwi, badań kału, kolonoskopii z biopsją i badań obrazowych. Leczenie obejmuje leki przeciwzapalne, leki immunosupresyjne i leki biologiczne.
– Zespół jelita drażliwego: Jest to zaburzenie czynnościowe jelit, charakteryzujące się nawracającymi bólami brzucha związanymi z wypróżnianiem. Zespół ten występuje u około 10% populacji naszego kraju. Zespół jelita drażliwego diagnozuje się na podstawie oceny objawów, wywiadu medycznego i badania fizykalnego, a badania laboratoryjne stosuje się głównie w celu wykluczenia innych schorzeń. Lekarze często stosują kryteria rzymskie, które wymagają nawracających bólów brzucha co najmniej jednego dnia w tygodniu przez trzy miesiące, wraz ze zmianami w wypróżnianiu lub konsystencji stolca. Leczenie jest ukierunkowane na objawy (zmiany w diecie, takie jak dieta niskoskodnikowa, modyfikacja błonnika, leki przeciwskurczowe, leki przeczyszczające lub przeciwbiegunkowe oraz terapia psychologiczna).
Przyczyny związane z drogami moczowymi i nerkami
1. Infekcja dróg moczowych i odmiedniczkowe zapalenie nerek
Infekcja bakteryjna pęcherza moczowego lub nerek (najczęściej E. coli) powoduje ból w dolnej części brzucha lub nadłonowy, bolesne oddawanie moczu, nagłą potrzebę oddania moczu, a czasami ból pleców i gorączkę, jeśli dotyczy to nerek. Infekcje dróg moczowych są bardzo częste, zwłaszcza u kobiet.
Infekcję dróg moczowych diagnozuje się zazwyczaj na podstawie badania moczu, które sprawdza obecność bakterii, białych krwinek lub czerwonych krwinek, a czasami potwierdza się ją za pomocą posiewu moczu. W niektórych przypadkach, jeśli infekcja jest nawracająca lub powikłana, można zastosować badania obrazowe lub cystoskopię. Leczenie zazwyczaj polega na podaniu antybiotyku, który dobiera się w zależności od rodzaju bakterii i ciężkości infekcji, a także można podać lek przeciwbólowy. Picie dużej ilości płynów i częste opróżnianie pęcherza również może pomóc w powrocie do zdrowia i zapobiec przyszłym infekcjom.
2. Kamienie nerkowe (kolka nerkowa)
Kamienie nerkowe powstają, gdy minerały i sole zawarte w moczu krystalizują się z powodu zaburzeń równowagi, takich jak odwodnienie lub nadmiar wapnia, szczawianów lub kwasu moczowego.
Objawy często obejmują silny ból pleców lub boku, ból promieniujący do podbrzusza lub pachwiny, krew w moczu, nudności i częste oddawanie moczu.
Diagnoza jest zazwyczaj stawiana na podstawie badań obrazowych, takich jak tomografia komputerowa lub USG, wraz z badaniami krwi i moczu w celu zidentyfikowania substancji tworzących kamienie.
Leczenie zależy od wielkości i rodzaju kamienia. Małe kamienie mogą zostać wydalone naturalnie dzięki nawodnieniu organizmu i łagodzeniu bólu, natomiast większe kamienie mogą wymagać zabiegów medycznych, takich jak litotrypsja falami uderzeniowymi lub chirurgiczne usunięcie.
Środki zapobiegawcze obejmują picie dużej ilości wody, dostosowanie diety, a czasem przyjmowanie leków zmniejszających poziom substancji chemicznych powodujących powstawanie kamieni.
Chociaż ból miednicy i brzucha są czasami spowodowane drobnymi problemami, takimi jak niestrawność lub skurcze menstruacyjne, należy udać się do lekarza, jeśli ból jest silny, nagły, uporczywy lub towarzyszą mu niepokojące objawy, takie jak gorączka, wymioty, nieprawidłowe krwawienie, omdlenia lub trudności w oddawaniu moczu. Nawet łagodny ból, który nie ustępuje lub powraca, powinien zostać zbadany przez lekarza.






















:max_bytes(150000):strip_icc()/GettyImages-664661277-58b85f865f9b58af5cfaea2d.jpg)

Discussion about this post