W zależności od rodzaju cukrzycy, monitorowanie poziomu cukru we krwi, insulina i leki doustne mogą odgrywać rolę w twoim leczeniu. Zdrowa dieta, utrzymanie prawidłowej wagi i regularna aktywność fizyczna również są ważnymi czynnikami w leczeniu cukrzycy.

Zabiegi na wszystkie rodzaje cukrzycy
Ważną częścią leczenia cukrzycy — a także ogólnego stanu zdrowia — jest utrzymanie prawidłowej wagi poprzez zdrową dietę i plan ćwiczeń:
- Zdrowe odżywianie. Wbrew powszechnemu przekonaniu nie ma określonej diety diabetologicznej. Musisz skoncentrować swoją dietę na większej ilości owoców, warzyw, chudych białek i produktów pełnoziarnistych — pokarmach bogatych w składniki odżywcze i błonnik oraz o niskiej zawartości tłuszczu i kalorii — oraz ograniczyć tłuszcze nasycone, rafinowane węglowodany i słodycze. W rzeczywistości to najlepszy plan żywieniowy dla całej rodziny. Pokarmy zawierające cukier są dopuszczalne raz na jakiś czas, o ile są liczone jako część twojego planu posiłków. Jednak zrozumienie, co i ile jeść, może być wyzwaniem. Zarejestrowany dietetyk może pomóc w stworzeniu planu posiłków dopasowanego do Twoich celów zdrowotnych, preferencji żywieniowych i stylu życia. Plan ten prawdopodobnie będzie obejmował liczenie węglowodanów, zwłaszcza jeśli masz cukrzycę typu 1 lub używasz insuliny w ramach leczenia.
- Aktywność fizyczna. Każdy potrzebuje regularnych ćwiczeń aerobowych, a osoby z cukrzycą nie są wyjątkiem. Ćwiczenia obniżają poziom cukru we krwi, przenosząc cukier do komórek, gdzie jest wykorzystywany jako energia. Ćwiczenia zwiększają również wrażliwość na insulinę, co oznacza, że organizm potrzebuje mniej insuliny do transportu cukru do komórek. Uzyskaj zgodę lekarza na ćwiczenia. Następnie wybierz zajęcia, które lubisz, takie jak spacery, pływanie lub jazda na rowerze. Najważniejsze jest, aby aktywność fizyczna stała się częścią codziennej rutyny. Staraj się wykonywać co najmniej 30 minut ćwiczeń aerobowych przez większość dni w tygodniu lub co najmniej 150 minut umiarkowanej aktywności fizycznej w tygodniu. Napady aktywności mogą trwać nawet 10 minut, trzy razy dziennie. Jeśli nie byłeś aktywny przez jakiś czas, zacznij powoli i stopniowo zwiększaj. Dobrym pomysłem jest również unikanie siedzenia zbyt długo — postaraj się wstać i poruszać, jeśli siedzisz dłużej niż 30 minut.
Zabiegi na cukrzycę typu 1 i typu 2
Leczenie cukrzycy typu 1 obejmuje zastrzyki z insuliny lub użycie pompy insulinowej, częste kontrole poziomu cukru we krwi i liczenie węglowodanów. Leczenie cukrzycy typu 2 obejmuje przede wszystkim zmiany stylu życia, monitorowanie poziomu cukru we krwi, a także przyjmowanie leków przeciwcukrzycowych, insuliny lub obu.
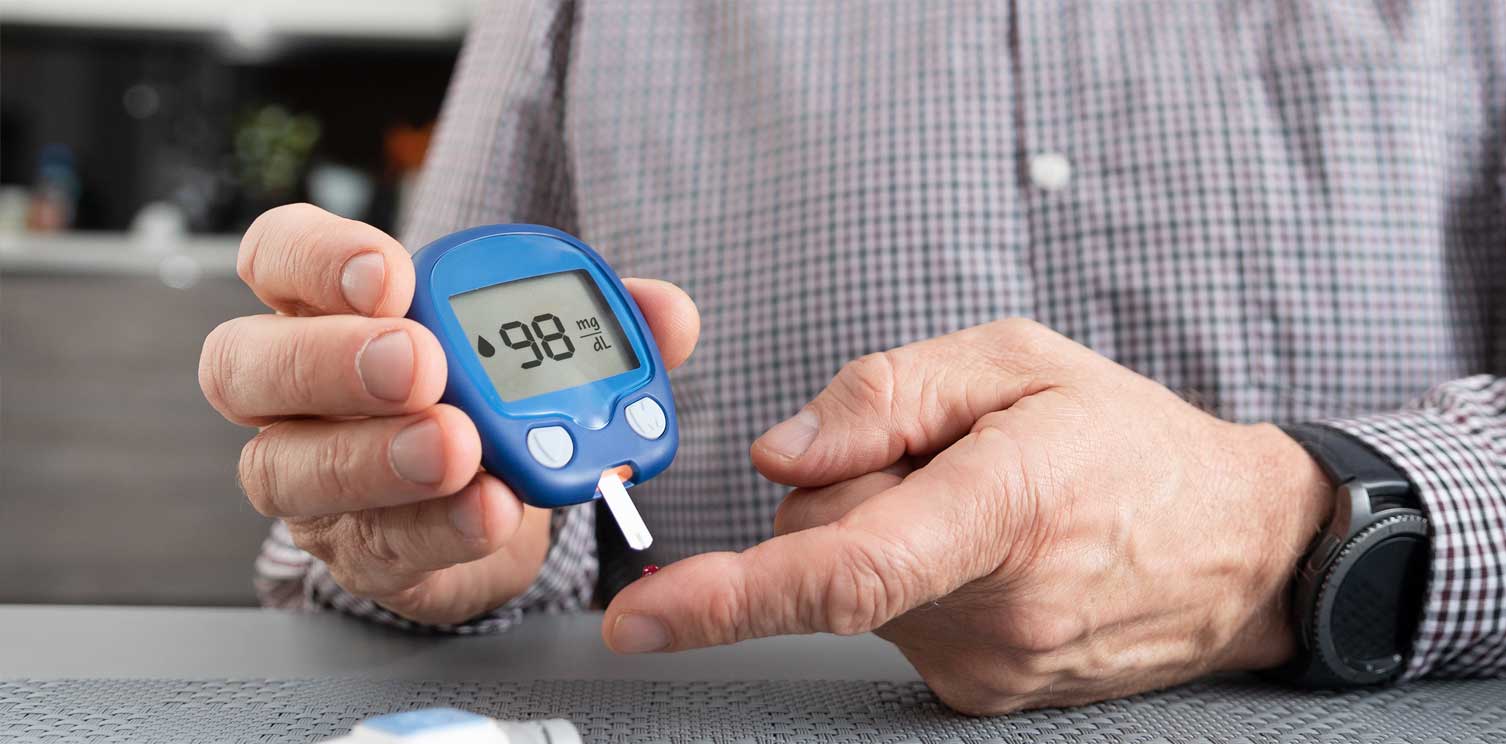
- Monitorowanie poziomu cukru we krwi. W zależności od planu leczenia możesz sprawdzać i rejestrować poziom cukru we krwi nawet cztery razy dziennie lub częściej, jeśli przyjmujesz insulinę. Dokładne monitorowanie to jedyny sposób, aby upewnić się, że poziom cukru we krwi pozostaje w docelowym zakresie. Osoby z cukrzycą typu 2, które nie przyjmują insuliny, zazwyczaj znacznie rzadziej sprawdzają poziom cukru we krwi. Osoby otrzymujące insulinoterapię mogą również zdecydować się na monitorowanie poziomu cukru we krwi za pomocą ciągłego monitora glukozy. Chociaż ta technologia nie zastąpiła jeszcze całkowicie glukometru, może znacznie zmniejszyć liczbę nakłuć palca potrzebnych do sprawdzenia poziomu cukru we krwi i dostarczyć ważnych informacji o trendach poziomu cukru we krwi. Nawet przy ostrożnym zarządzaniu poziom cukru we krwi może czasami zmieniać się w nieprzewidywalny sposób. Z pomocą zespołu zajmującego się leczeniem cukrzycy dowiesz się, jak zmienia się poziom cukru we krwi w odpowiedzi na jedzenie, aktywność fizyczną, leki, choroby, alkohol, stres – a w przypadku kobiet wahania poziomu hormonów. Oprócz codziennego monitorowania poziomu cukru we krwi lekarz prawdopodobnie zaleci regularne badanie HbA1C w celu pomiaru średniego poziomu cukru we krwi w ciągu ostatnich dwóch do trzech miesięcy. W porównaniu z powtarzanymi codziennymi badaniami poziomu cukru we krwi, badanie HbA1C lepiej wskazuje, jak dobrze działa Twój plan leczenia cukrzycy. Podwyższony poziom HbA1c może sygnalizować potrzebę zmiany leków doustnych, schematu podawania insuliny lub planu posiłków. Twój docelowy cel HbA1c może się różnić w zależności od Twojego wieku i różnych innych czynników, takich jak inne schorzenia, które możesz mieć. Jednak dla większości osób z cukrzycą American Diabetes Association zaleca HbA1C poniżej 7%. Zapytaj swojego lekarza, jaki jest Twój docelowy HbA1c.
- Insulina. Osoby z cukrzycą typu 1 potrzebują insulinoterapii, aby przeżyć. Wiele osób z cukrzycą typu 2 lub cukrzycą ciążową wymaga również insulinoterapii. Dostępnych jest wiele rodzajów insuliny, w tym krótko działająca (insulina zwykła), szybko działająca, długo działająca oraz opcje pośrednie. W zależności od potrzeb lekarz może przepisać mieszankę rodzajów insuliny do stosowania w ciągu dnia i nocy. Insuliny nie można przyjmować doustnie w celu obniżenia poziomu cukru we krwi, ponieważ enzymy żołądkowe zakłócają działanie insuliny. Często insulina jest wstrzykiwana za pomocą cienkiej igły i strzykawki lub wstrzykiwacza do insuliny – urządzenia, które wygląda jak duży pisak z atramentem. Opcją może być również pompa insulinowa. Pompa insulinowa to urządzenie wielkości małego telefonu komórkowego noszone na zewnątrz ciała. Rurka łączy zbiornik insuliny z cewnikiem wprowadzanym pod skórę brzucha. Dostępna jest również bezprzewodowa pompka bezdętkowa. Programujesz pompę insulinową do podawania określonych ilości insuliny. Można go dostosować tak, aby dostarczał więcej lub mniej insuliny w zależności od posiłków, poziomu aktywności i poziomu cukru we krwi. We wrześniu 2016 r. Agencja ds. Żywności i Leków zatwierdziła pierwszą sztuczną trzustkę dla osób z cukrzycą typu 1 w wieku 14 lat i starszych. Druga sztuczna trzustka została zatwierdzona w grudniu 2019 r. Od tego czasu zatwierdzono systemy dla dzieci w wieku powyżej 2 lat. Sztuczna trzustka jest również nazywana dostarczaniem insuliny w pętli zamkniętej. Wszczepione urządzenie łączy ciągły monitor glukozy, który co pięć minut sprawdza poziom cukru we krwi, z pompą insulinową. To urządzenie automatycznie dostarcza odpowiednią ilość insuliny, gdy monitor wskazuje, że jest to potrzebne. Obecnie w badaniach klinicznych znajduje się więcej systemów sztucznej trzustki (zamkniętej pętli).
- Doustny leki lub inne leki. Czasami przepisywane są również inne leki doustne lub wstrzykiwane. Niektóre leki na cukrzycę stymulują trzustkę do wytwarzania i uwalniania większej ilości insuliny. Inne leki hamują produkcję i uwalnianie glukozy z wątroby, co oznacza, że potrzebujesz mniej insuliny do transportu cukru do komórek. Jeszcze inne leki blokują działanie enzymów żołądkowych lub jelitowych, które rozkładają węglowodany lub zwiększają wrażliwość tkanek na insulinę. Metformina (Glumetza, Fortamet i inne leki) jest na ogół pierwszym lekiem przepisywanym na cukrzycę typu 2. Można zastosować inną klasę leków zwanych inhibitorami SGLT2. Leki te działają poprzez zapobieganie ponownemu wchłanianiu cukru do krwi przez nerki. Zamiast tego cukier jest wydalany z moczem.
- Trzustka przeszczep. U niektórych osób z cukrzycą typu 1 opcją może być przeszczep trzustki. Badane są również przeszczepy wysepek. Po udanym przeszczepie trzustki nie potrzebujesz już insulinoterapii. Ale przeszczepy nie zawsze kończą się powodzeniem — a te procedury niosą ze sobą poważne ryzyko. Potrzebujesz przez całe życie leków hamujących układ odpornościowy, aby zapobiec odrzuceniu narządu. Leki te mogą mieć poważne skutki uboczne, dlatego przeszczepy są zwykle zarezerwowane dla osób, których cukrzyca nie może być kontrolowana lub tych, którzy również potrzebują przeszczepu nerki.
- Chirurgiczne leczenie otyłości. Chociaż nie jest to konkretnie uważane za leczenie cukrzycy typu 2, osoby z cukrzycą typu 2, które są otyłe i mają wskaźnik masy ciała wyższy niż 35, mogą odnieść korzyści z tego rodzaju operacji. Ludzie, którzy przeszli bypass żołądka, zauważyli znaczną poprawę poziomu cukru we krwi. Jednak długoterminowe ryzyko i korzyści z operacji na cukrzycę typu 2 nie są jeszcze znane.
Leczenie cukrzycy ciążowej
Kontrolowanie poziomu cukru we krwi jest niezbędne do utrzymania zdrowia dziecka i uniknięcia komplikacji podczas porodu. Oprócz utrzymywania zdrowej diety i ćwiczeń, Twój plan leczenia może obejmować monitorowanie poziomu cukru we krwi oraz, w niektórych przypadkach, stosowanie insuliny lub leków doustnych.
Twój lekarz będzie również monitorował poziom cukru we krwi podczas porodu. Jeśli Twój poziom cukru we krwi wzrośnie, Twoje dziecko może uwolnić wysoki poziom insuliny – co może prowadzić do niskiego poziomu cukru we krwi zaraz po urodzeniu.
Leczenie stanu przedcukrzycowego
Jeśli masz stan przedcukrzycowy, zdrowy styl życia może pomóc przywrócić normalny poziom cukru we krwi lub przynajmniej powstrzymać go przed wzrostem do poziomu obserwowanego w cukrzycy typu 2. Pomocne może być utrzymanie zdrowej wagi poprzez ćwiczenia i zdrowe odżywianie. Wykonywanie co najmniej 150 minut tygodniowo i utrata około 7% masy ciała może zapobiec cukrzycy typu 2 lub ją opóźnić.
Czasami leki — takie jak metformina (glukofag, glukoza i inne leki) — są również opcją, jeśli masz wysokie ryzyko cukrzycy, w tym gdy stan przedcukrzycowy się pogarsza lub jeśli masz chorobę sercowo-naczyniową, stłuszczenie wątroby lub zespół policystycznych jajników .
W innych przypadkach potrzebne są leki kontrolujące poziom cholesterolu – w szczególności statyny – i leki na nadciśnienie. Twój lekarz może przepisać niskodawkową terapię aspiryny, aby zapobiec chorobom sercowo-naczyniowym, jeśli jesteś w grupie wysokiego ryzyka. Jednak wybory dotyczące zdrowego stylu życia nadal odgrywają ważną rolę.
Oznaki kłopotów w każdym typie cukrzycy
Ponieważ tak wiele czynników może wpływać na poziom cukru we krwi, czasami mogą pojawić się problemy wymagające natychmiastowej opieki, takie jak:
- Wysoki poziom cukru we krwi. Twój poziom cukru we krwi może wzrosnąć z wielu powodów, w tym z powodu nadmiernego jedzenia, wymiotów lub nieprzyjmowania wystarczającej ilości leków obniżających poziom glukozy. Sprawdź poziom cukru we krwi zgodnie z zaleceniami lekarza i obserwuj objawy wysokiego poziomu cukru we krwi: częste oddawanie moczu, zwiększone pragnienie, suchość w ustach, niewyraźne widzenie, zmęczenie i nudności. Jeśli masz hiperglikemię, musisz dostosować swój plan posiłków, leki lub jedno i drugie.
- Zwiększone stężenie ciał ketonowych w moczu (cukrzycowa kwasica ketonowa). Jeśli twoje komórki są głodne energii, twoje ciało może zacząć rozkładać tłuszcz. W procesie tym powstają toksyczne kwasy znane jako ketony. Uważaj na utratę apetytu, osłabienie, wymioty, gorączkę, ból brzucha i słodki, owocowy oddech. Możesz sprawdzić swój mocz pod kątem nadmiaru ketonów za pomocą dostępnego bez recepty zestawu do testowania ketonów. Jeśli masz nadmiar ketonów w moczu, natychmiast skonsultuj się z lekarzem lub poszukaj pomocy w nagłych wypadkach. Ten stan występuje częściej u osób z cukrzycą typu 1.
- Hiperglikemiczny, hiperosmolarny zespół nieketotyczny. Oznaki i objawy tego zagrażającego życiu stanu obejmują odczyt poziomu cukru we krwi powyżej 600 mg/dl (33,3 mmol/l), suchość w ustach, skrajne pragnienie, gorączkę, senność, splątanie, utratę wzroku i halucynacje. Zespół hiperosmolarny jest spowodowany przez niebotycznie wysoki poziom cukru we krwi, który powoduje, że krew staje się gęsta i syropowata. Zespół ten występuje u osób z cukrzycą typu 2 i często poprzedza go choroba. Zadzwoń do lekarza lub poszukaj natychmiastowej pomocy medycznej, jeśli masz oznaki lub objawy tego stanu.
- Niski poziom cukru we krwi. Jeśli poziom cukru we krwi spadnie poniżej docelowego zakresu, jest to znane jako hipoglikemia. Jeśli zażywasz leki obniżające poziom cukru we krwi, w tym insulinę, poziom cukru we krwi może spaść z wielu powodów, w tym z pominięcia posiłku i większej aktywności fizycznej niż zwykle. Niski poziom cukru we krwi występuje również w przypadku przyjmowania zbyt dużej ilości insuliny lub nadmiaru leków obniżających poziom glukozy, które pobudzają wydzielanie insuliny przez trzustkę. Regularnie sprawdzaj poziom cukru we krwi i obserwuj oznaki i objawy niskiego poziomu cukru we krwi — pocenie się, drżenie, osłabienie, głód, zawroty głowy, ból głowy, niewyraźne widzenie, kołatanie serca, drażliwość, niewyraźną mowę, senność, dezorientację, omdlenia i drgawki. Niski poziom cukru we krwi jest leczony szybko wchłanianymi węglowodanami, takimi jak sok owocowy lub tabletki z glukozą.
.





















:max_bytes(150000):strip_icc()/baby-sleep-schedules-2634259_final-f6e0c9728fff42529a7f135afd3dc48d.png)


Discussion about this post